PAPUAICOLAU EXPERT - ASCUS, LSIL, NIC1, NIC 2 og NIC 3

introduktion
Hovedformålet med Pap smear er at opdage tidlige premalignante ændringer i den cervicale slimhinder, som normalt skyldes HPV-virus, således at gynækologen kan gribe ind i tide og forhindre udbrud af en invasiv cancer. Når det opdages i tidlige stadier, er livmoderhalskræft fuldt ud helbredt.
Pap smear er en screening eksamen, det vil sige, det diagnosticerer ikke livmoderhalskræft. Hvem gør diagnosen kræft er livmoderhalsens biopsi. Pap-smuds rolle er at sige, hvilke kvinder der har en højere risiko for at have præmalignale læsioner og dermed nødt til at gennemgå biopsi og behandling.
I denne artikel vil vi foretage en grundig gennemgang af Pap smear, der forklarer hvordan i hvornår og hvornår det skal gøres. Vi vil også forklare, på simpelt sprog, flere udtryk, der normalt vises i resultaterne af Pap smear, som: ASCUS (ASC-US), ASC-H, LSIL, HSIL, NIC 1, NIC 2, NIC 3 ...
Vi talte specifikt om forholdet mellem HPV-virus og livmoderhalskræft i to separate artikler: HPV VACCINE (HPV-16 og HPV-18) og HPV VIRUS - UTERINE COLUMN CANCER.
Cervix anatomi
Der er ingen måde at forstå Pap smøre uden at vide i det mindste det grundlæggende i livmoderhalsens anatomi. Læs venligst forklaringerne nedenfor omhyggeligt, da disse oplysninger vil være vigtige, når det kommer til at tale om resultaterne af Pap smear. Hvis du ved hvilke vilkår som JEC, squamous epithelium, mataplasia og transformationszone betyder det meget nemt at forstå dine resultater. Brug illustrationerne herunder for at gøre teksten lettere at forstå. 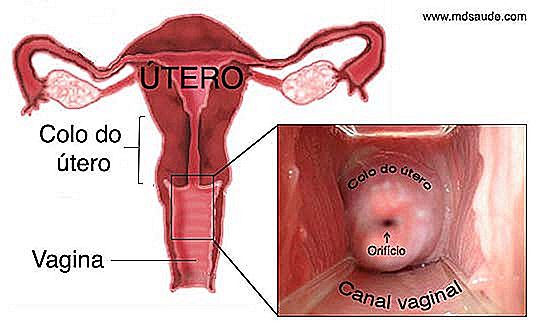 Forestil dig en pære på hovedet. Dette er mere eller mindre udseende af livmoderen. Livmoderhalsen, også kaldet livmoderhalsen, er den nedre og snævrere del af livmoderen. Livmoderhalsen er en lille, cylindrisk, 2 til 3 cm i diameter kanal, der forbinder vagina med livmoderkroppen. I enden af livmoderhalsen er der en åbning, kaldet livmoderostet, der er hvor menstruationen kommer ud og sæden går ind.
Forestil dig en pære på hovedet. Dette er mere eller mindre udseende af livmoderen. Livmoderhalsen, også kaldet livmoderhalsen, er den nedre og snævrere del af livmoderen. Livmoderhalsen er en lille, cylindrisk, 2 til 3 cm i diameter kanal, der forbinder vagina med livmoderkroppen. I enden af livmoderhalsen er der en åbning, kaldet livmoderostet, der er hvor menstruationen kommer ud og sæden går ind.
Cervixområdet er meget mere modtageligt for fremkomsten af ondartede tumorer end resten af livmoderen, fordi den er i direkte kontakt med vaginalkanalen og derfor er mere udsat for den sure pH i vagina, infektioner, traumer, osv.
Faktisk er det ikke hele livmoderhalsen, der er modtagelig for kræftsituationen, men snarere regionen omkring livmoderostet, som vi vil forklare nedenfor. Denne del er vigtig, læs omhyggeligt. Fede vilkår vil være vigtige senere.
Det væv, der linjer livmoderhalsen, er ikke helt homogent:
1- Den inderste kanal i livmoderhalsen, kaldet endocervixen, er dækket af et simpelt kolonnerende epitel, et enkelt lag af celler, der indeholder nogle kirtler, der er ansvarlige for udskillelsen af cervikal slim. Dette væv kaldes sædvanligvis et columnar epithelium eller glandular epithelium .
2- Den ydre del af livmoderhalsen, som er i kontakt med vaginalkanalen, kaldes en ectocervix og er dækket af et pladehæmmende epithel, der ligner vagina.
Det columne epithelium i den indre del af livmoderhalsen (endocervix) er meget mere skør end ektocervixets skævvæv, som skal være mere modstandsdygtigt, fordi det er i direkte kontakt med vaginalkanalen.
Indtil puberteten ligger grænsen mellem columnar epithelium og pladeepitelet lige ved indgangen til ostiumet, præcis hvor endocervix slutter og ectocervix begynder. Det punkt, der deler begge væv, kaldes JEC (squamo-columnar junction) . Efter puberteten ændres livmoderhalsens anatomi. En del af endocervix udstråler, skubber JEC ud af livmoderostet.
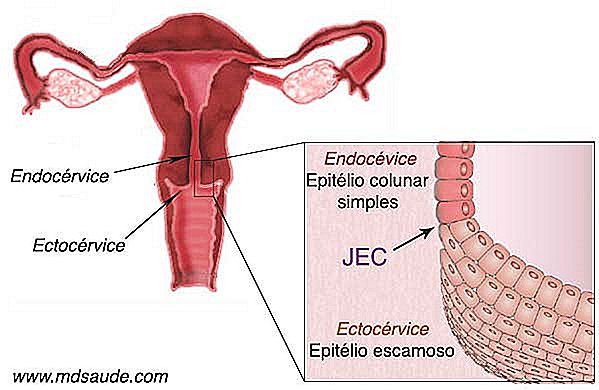
Disse anatomiske ændringer bevirker, at en del af det skrøbelige kolonnevæv, som tidligere var beskyttet inden for endocervixet, blev udsat for det fjendtlige miljø i vaginale hulrum. Som en form for forsvar undergår det kolonnerede væv en forandring kaldet pladeformet metaplasi, som består af omdannelsen af det kolonnerede epitel til pladeepithelium. Hele det udvendige område, der gennemgår metaplasi, kaldes en transformationszone.
Metaplasi selv betragtes ikke som en malign eller premalignær læsion, det er blot en fysiologisk proces med slimhindeforsvar. Derfor er forekomsten af squamous metaplasi helt normal i Pap smear.
Området for transformation, det vil sige det sted, der led skævt metaplasi, har stor betydning for udførelsen af Papanicolau, da det er det sted, hvor HPV-viruset normalt retter sig, og bliver derfor et område, der er ekstremt modtageligt for forekomsten af tumorer ondartet. Da Pap-testen er en screeningstest for livmoderhalskræft, er det derfor vigtigt, at lægen kan få materiale fra JEC og transformationszonen (ZT) under proceduren.
Hvordan er Pap-testen færdig?
Formålet med Pap smear er at samle nogle prøver af celler fra regionen af cervixostet og omkring livmoderhalsen for at opnå ectocervix, endocervix, transformationszone og JEC celler. Disse høstede celler sendes til et laboratorium, så de kan undersøges under et mikroskop af en patolog. 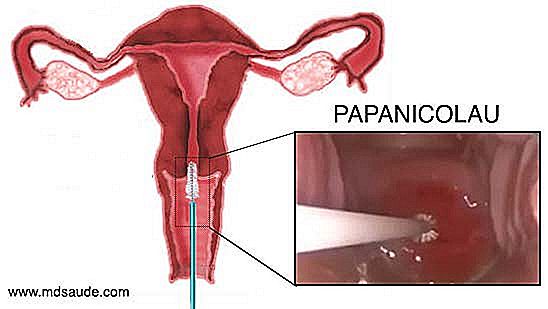 Pap smear er ret simpelt, hurtigt og næsten smertefrit (nogle kvinder bliver spændte med den gynækologiske eksamen og føler en vis ubehag). For at opnå livmoderhalscervixprøver skal gynækologen først udføre en gynækologisk undersøgelse med et spekulum, der almindeligvis hedder en andens næb. Brugen af duckbill gør det muligt at visualisere vaginalkanalen og livmoderhalsen. Efter en hurtig inspektion vil gynækologen introducere en lille børste i cervixostet, hvorved der opnås nogle celler fra denne region. En spatel og en vatpind kan også bruges til at få materiale rundt om livmoderhalsen. Hvis lægen i løbet af inspektionen observerer områder med livmoderhalsen med mistænkelige ændringer, kan han biopsi læsionen og sende materialet sammen med det materiale, der er indsamlet fra det cervicale ostium.
Pap smear er ret simpelt, hurtigt og næsten smertefrit (nogle kvinder bliver spændte med den gynækologiske eksamen og føler en vis ubehag). For at opnå livmoderhalscervixprøver skal gynækologen først udføre en gynækologisk undersøgelse med et spekulum, der almindeligvis hedder en andens næb. Brugen af duckbill gør det muligt at visualisere vaginalkanalen og livmoderhalsen. Efter en hurtig inspektion vil gynækologen introducere en lille børste i cervixostet, hvorved der opnås nogle celler fra denne region. En spatel og en vatpind kan også bruges til at få materiale rundt om livmoderhalsen. Hvis lægen i løbet af inspektionen observerer områder med livmoderhalsen med mistænkelige ændringer, kan han biopsi læsionen og sende materialet sammen med det materiale, der er indsamlet fra det cervicale ostium.
Pap smear bør helst udføres uden for menstruationsperioden. Vi foreslår også, at kvinder undgår samleje, vaginal douches, vaginal gel eller ægløsning, eller brug af tamponer i de 48 timer, der går forud for eksamen.
Hvad er Pap smear?
Materialet opsamlet på Pap smear kan bruges til at undersøge ikke kun tilstedeværelsen af maligne eller premalignante celleændringer, men også at undersøge tilstedeværelsen af HPV-virus og flere andre gynækologiske infektioner, såsom:
- Gardnerella.
- Trichomoniasis.
- Candidiasis.
- Gonoré.
- Syfilis.
- Chlamydia.
Igen er det vigtigt at huske, at Pap smear er en screening eksamen, det diagnosticerer ikke kræft. Pap smearen leder kun læger om, hvilke patienter der skal undersøges mere omhyggeligt, normalt gennem en kolposkopi * og biopsi af livmoderhalsen.
* Colposcopy er en diagnostisk procedure, hvor et specielt mikroskop med flere forstørrelseslinser anvendes til at give et forstørret og godt belyst billede af livmoderhalsen og vagina. Colposcopy giver os mulighed for at se livmoderhalsen med meget skarpere billeder end simpel gynækologisk undersøgelse, hvilket gør det lettere at identificere sår eller slimhindeforandringer. Under colposcopy udfører gynækologen biopsier af livmoderhalsenvæv for at undersøge tilstedeværelsen af maligne læsioner. Som i biopsien kunne vi få et meget større antal celler end i Pap-smear, resultaterne er meget mere præcise og pålidelige (læs: COLPOSCOPY AND BLOOD OF THE UTERINE COLUMN).
Hvornår skal du tage Pap Smear
Pap smear bør udføres på alle kvinder med aktive sexliv. Intervallet mellem hver eksamen varierer afhængigt af de enkelte gynækologiske selskaber. I Brasilien er det normalt at angive et 1-årigt interval mellem eksamen i de første 3 eksamener. Hvis alt er godt, kan følgende tests udføres med 3 års intervaller. Hvis patienten imidlertid har en aggressiv type HPV-virus, kan Pap-testen udføres med korte intervaller på op til 6 måneder.
I nogle lande anbefales den første Pap smøre kun efter 21 år, også til kvinder, der har startet sexliv i ungdomsårene. Fordi HPV tager flere år at forårsage celleforandringer, der kan føre til udvikling af livmoderhalskræft, hævder nogle læger, at der ikke er behov for at begynde at teste alle kvinder i deres tidlige seksår.
Pap Smear Resultater
Efter at have sendt materialet opsamlet på pap-smeden, giver laboratoriet resultaterne af undersøgelsen om cirka 3 til 5 dage. Lad os kort forklare, hvad de mest almindelige resultater betyder.
Bemærk: Laboratoriet kan give resultaterne af Pap smear under navnet onkotisk colpocitology, forebyggende undersøgelse eller cervico-vaginal cytologi.
Måden, som hvert laboratorium giver Pap-testrapporten, kan være helt anderledes. Det er også vigtigt at bemærke, at nomenklaturen for nylig er blevet ændret, så hvis du sammenligner en nuværende eksamen som en ældre, kan de have lignende resultater, men helt forskellige beskrivelser.
Tidligere havde rapporterne beskrevet de klasser af Papanicola:
- Papanicolau klasse I - Fravær af unormale celler.
- Papanicolau klasse II - godartede cellulære ændringer, normalt forårsaget af inflammatoriske processer.
- Papanicolau klasse III - Tilstedeværelse af unormale celler (herunder CIN 1, CIN 2 og CIN 3).
- Papanicolau klasse IV - Cytologi tyder på malignitet.
- Papanicolau klasse V - Cytologi indikativ for kræft i livmoderhalsen.
Denne form for rapport, opdelt i klasser, kan stadig findes, men er blevet forladt til fordel for en mere beskrivende rapport om cellulære ændringer, som vi vil forklare nedenfor.
Normal Pap Smear
Generelt beskriver Pap smear først kvaliteten af den sendte prøve og giver derefter diagnoserne. En god rapport hedder:
- At sige, at den sendte prøve var tilfredsstillende til vurdering af patologen. Hvis resultatet peger på en utilfredsstillende prøve, skal samling af materiale genudføres af gynækologen.
- Angiv hvilke vævstyper der gav anledning til de indfangede celler, såsom JEC-celler, celler i transformationszonen (ZT), ectocervix eller endocervix. Hvis der er mindst JEC- eller ZT-celler i prøven, er kvaliteten af testen meget kompromitteret, da disse er de regioner, der er mest berørt af HPV-virus.
- Angiv hvilken type celler der er til stede: pladeceller (ectocervix), squamous-metaplasi, columnarceller (endocervix), celler i glandular epithelium (endocervix) osv.
- Beskriv den mikrobiologiske flora: Vagina's naturlige bakterielle flora består af lactobaciller, så det er helt normalt for Papanicolau at identificere disse bakterier. Hvis der er en igangværende gynækologisk infektion, kan rapporten angive tilstedeværelsen af leukocytter (forsvarsceller) og navnet på den invaderende kim, såsom Gardnerella eller Candida albicans .
Efter de ovennævnte beskrivelser vil rapporten, hvis rapporten ikke angiver tilstedeværelsen af maligne eller præmaligne celler, komme med en beskrivelse af typen: fravær af atypi, fravær af neoplastiske celler, negativ for intraepitelial læsion eller negativ for malignitet.
Unormal Papanicolau - ASCUS og ASCH
Lad os beskrive de mest almindelige ændringer, der findes i unormale Pap smears.
1) ASC-US eller ASCUS
Akronym ASCUS står for atypiske pladeceller af ubestemt betydning.
Af alle de unormale fund, der findes på Pap smear, er ASCUS den mest almindelige. Det forekommer i ca. 2 til 3% af prøverne. ASCUS indikerer en atypi, det vil sige en ændring i de normale karakteristika af pladeceller, uden dog at vise nogen klare tegn på prædilignante ændringer. ASCUS kan for eksempel forårsages af betændelse, infektion eller vaginal atrofi i overgangsalderen (se også: MENOPAUSE SYMPTOMER).
I langt de fleste tilfælde er ASCUS et gunstigt fund, der forsvinder alene over tid. Det skal imidlertid bemærkes, at tilstedeværelsen af ASCUS ikke fuldstændigt eliminerer risikoen for, at disse celler bliver en præmalignus læsion; det betyder bare, at risikoen er meget lav. Undersøgelser viser, at omkring 7% af kvinderne med HPV og ASCUS udvikler livmoderhalskræft inden for 5 år. Blandt kvinder, der ikke har HPV, er satsen kun 0, 5%.
Derfor kan læger tage to kurser mod en Pap smear med ASCUS: enten testen gentages efter 6 til 12 måneder (de fleste tilfælde af ASCUS forsvinder inden for dette interval) eller HPV-viruset screenes. Hvis HPV er negativt, behøver du ikke gøre noget, bare hold den sædvanlige rutine for at få en Pap smear hvert 3. år. Hvis patienten har HPV-virus, især undertyper 16 og 18, som er den farligste, spørger lægen normalt om en kolposkopi og biopsi for bedre at undersøge livmoderhalsen.
2) ASC-H eller ASCH
Når patologen i rapporten beskriver tilstedeværelsen af ASCH, betyder det at han så atypiske pladeceller med blandede egenskaber, og det er ikke muligt at udelukke forekomsten af ondartet atypi. Det er et ubestemt resultat, men med høj risiko for epitheliale læsioner af høj kvalitet (IAS 2 eller IAS 3) - vil jeg forklare disse vilkår nedenfor. Tilstedeværelsen af ASCH indikerer kolposkopi og biopsi af livmoderhalsen.
Premaligne læsioner på Pap smear - LSIL og HSIL / CIN 1, CIN 2 og CIN 3
Premaligne læsioner af livmoderhalsen, der er identificeret ved Pap smear, beskrives for øjeblikket som LSIL (low grade squamous intraepithelial lesion) eller HSIL (high grade squamous intraepithelial lesion).
3) lavkvalitets plade-intra-epitelial læsion (LSIL)
LSIL indikerer mild dysplasi, en præ-malign læsion med lav risiko for kræft. LSIL kan forårsages af enhver form for HPV, hvad enten det er aggressivt eller ej, og har tendens til at forsvinde efter 1 eller 2 år, da en kvindes krop kan fjerne HPV fra din krop.
Hvis patientens HPV-test er negativ, er der ikke behov for at gøre noget, bare gentag Pap-testen inden for 6 måneder til 1 år. I disse tilfælde er risikoen for transformation til kræft praktisk talt nul. Hvis HPV-testen er positiv, skal LSIL-patienten vurderes med kolposkopi og biopsi, fordi selv om det er lavt, er der risiko for, at læsionen faktisk er lidt mere aggressiv end den, der er identificeret i Pap smear (det kan være en NIC 2 eller NIC 3).
Patienter med LSIL i Pap smear har normalt CIN 1 (lav risiko for malign læsion) i biopsien. Ca. 16% af patienterne har imidlertid CIN 2 (moderat premalignant læsion) og 5% har CIN 3 (avanceret premalignant læsion). Risikoen for et LSIL-resultat, der indikerer kræft, er kun 0, 1%.
Bemærk: LSIL blev tidligere kaldt CIN 1 (Cervical Intraepithelial Neoplasia Grade 1). Udtrykket NIC blev ikke længere angivet i Pap smears i 2001, fordi det som vi har set ikke alle LSIL faktisk svarer til en CIN 1 læsion i biopsien. Derfor bør NIC 1, NIC 2 og NIC 3 i øjeblikket kun bruges til at beskrive biopsi resultater fra colposcopy. I Pap smear er den korrekte ting at bruge akronymerne LSIL eller HSIL.
4) Højkvalitets squamous intraepithelial læsion (HSIL)
HSIL indikerer, at unormale celler har en stor forandring i størrelse og form. Det er et fund, der angiver en høj risiko for moderate / avancerede præmaligne læsioner (CIN 2 eller 3) eller endda etableret kræft. Risikoen for at et HSIL-resultat er NIC 3 i biopsien er 50%. Risikoen for at et HSIL-resultat er en kræft er 7%.
Derfor må enhver patient med HSIL resultere i Pap smear skal undersøges med kolposkopi og biopsi.
Sørg også for at se denne korte video, produceret af teamet MD.Saúde, som forklarer på en simpel måde vaccinationen mod HPV.
VASEKTOMI - Kirurgi og tilbagevenden
Vasektomi er den mest effektive måde at male prævention. Vasektomi er en simpel operation, der resulterer i permanent sterilisering af manden ved at forhindre frigivelse af spermatozoer i det ejakulerede væske. I denne tekst vil vi forklare, hvilken vasektomioperation er, og hvad chancerne for reversering er. I
10 SYMPTOMER AF APPENDIKTET - Voksne og Børn
Appendicitis, en ekstremt almindelig sygdom, rammer omkring 7% af befolkningen, hvilket gør det til en af de førende medicinske nødsituationer verden over. Betændelse i bilaget forekommer sædvanligvis mellem 10 og 30 år, men kan forekomme i alle aldre, selv om det er sjældent hos børn under 2 år. Bilaget er