BREASTCANCER - Symptomer og diagnose


Brystkræft er den mest almindelige kræft, og hvad fører mest til døden blandt kvinder. I denne tekst vil jeg tale om symptomerne, selvundersøgelsen og diagnosen brystkræft.
Jeg foreslår også at læse teksten CANCER - SYMPTOMS AND DEFINITIES, for at forstå grundlæggende begreber om kræftformer.
Da brystkræft er et meget omfattende emne, vil jeg opdele dette emne i nogle tekster. Dette vil afhjælpe symptomerne, selvundersøgelsen og diagnosen af brystkræft. Hvis du vil vide om risikofaktorer og myter om brystkræft, skal du læse: BREASTCANCER | Risikofaktorer
introduktion
I Brasilien er brystkræft den mest almindelige og mest sandsynlige at føre til døden hos kvinder. I USA dør mere end 40.000 kvinder hvert år på grund af denne sygdom.
Brystkræft er sjældent før 35 år, men er den største årsag til dødelighed blandt kvinder i alderen 45 til 55 år.
Selv om antallet af sager er vokset siden 1960'erne, er dødeligheden de seneste år faldet med ca. 20%. Dette var kun muligt på grund af fremskridt i screening teknikker og formidling til befolkningen af betydningen af tidlig diagnose.
Den tidligere brystkræft bliver registreret og behandlet, desto større er chancerne for fuldstændig helbredelse.
Symptomer på brystkræft
Det første tegn eller symptom på brystkræft hos de fleste kvinder er udseendet af en klump i en af brystene. En ondartet klump er normalt hård, uregelmæssigt formet, og godt overholdt dybe fly. En godartet knude er normalt afrundet, af en mere elastisk og bevægelig konsistens til palpation.
Det er godt at huske, at langt størstedelen af klumper i brystet er godartede og ikke indikerer kræft, men kun en medicinsk evaluering er i stand til at skelne dem.
Foruden knuderne er andre fund vigtige i vurderingen af et bryst og kan foreslå tilstedeværelsen af en ondartet sygdom:
- Brystvorten kan blive mere følsom, ændre karakteristika, blive større, skiftende form, invertere i huden eller dreje rødlig og opsvulmet. Sekretionen af væsker, hvad enten de er blodige eller ej, bør også vække opmærksomhed, især hvis det forekommer hos kun et bryst.
- Tilstedeværelse af håndgribelige lymfeknuder (knuder) omkring bryst og armhuler.
- Udseende af fremspringende åre omkring brystvorterne
- Ændringer i størrelse og form af en af brysterne, hvilket gør dem asymmetriske
- Ændringer i tekstur af brystets hud, nogle gange bliver mere ru og med udseende af appelsinskal.
- En sjælden type brystkræft, der kaldes Pagets sygdom i brystet, manifesterer sig som en stor betændelse i brystet, hvilket efterlader rødlig, hævet og meget smertefuldt. Pagets sygdom kan starte som en lille læsion omkring brystvorten, nogle gange smertefuldt, nogle gange kløende, der ligner en rygsøjle eller mygebid, at i stedet for at blive forbedret vokser over tid.
Alle tegn og symptomer beskrevet ovenfor kan være manifestationer af brystkræft, men i de fleste tilfælde er de ikke. Men ligesom nøgler kan kun en omhyggelig medicinsk evaluering udelukke forekomsten af en ondartet sygdom. Eksistensen af mere end en af disse fund på samme tid, især hos kvinder over 35 år, øger risikoen for kræft.
Selvundersøgelse af brystet
Jo tidligere diagnosen er, jo større er chancerne for behandlingssucces. Selvundersøgelse af brysterne skal ske månedligt, så der kan opdages små abnormiteter så hurtigt som muligt, og patienten føler sig tvunget til at søge lægehjælp.
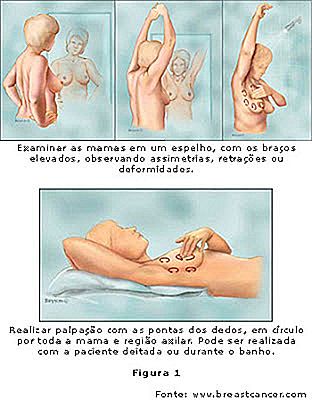
Denne procedure bør udføres af alle kvinder over 20 år. I denne alder er det sjældent at have kræft, og derfor er det den ideelle tid til at starte vanen med selvundersøgelse. Brystene er ikke homogene organer og udviser små ændringer i tekstur og form, der varierer fra kvinde til kvinde. I de første par gange kan selvundersøgelse være frustrerende ved manglende forståelse af, hvilke strukturer der bliver palperet, men at starte eksamen, når den stadig er ung og gør det ofte over tid, gør patienten fuldt ud bekendt med de særlige forhold i hendes bryster, lette påvisning af eventuelle abnormiteter, når de opstår.
Tilstedeværelsen af silikone proteser ændrer ikke rutinen for selvundersøgelse.
Den bedste tid til at tage testen er 1 uge efter din periode, når dine bryster er mindre hævede og ømme. I postmenopausale kvinder er idealen tilfældigt at etablere en fast dag i måneden for at udføre selvundersøgelse.
Skridt til selvundersøgelse af brysterne:
- Stå foran et spejl med dine hænder på taljen. Se dine bryster. Bemærk farve, størrelse, tekstur og form af dem.
- Løft dine arme og se på dine bryster foran og på siden. Hvis disse er klare, skal de løftes, så det område, der er skjult af huden, kan overholdes.
- Læg fladt på ryggen og press forsigtigt brystet med fingerspidserne. Lav små cirkulære bevægelser. Udskift det tryk, du laver med fingrene på brystet. Brug din venstre hånd til at undersøge højre bryst og højre hånd for at undersøge venstre.
- Udfør top-down og bottom-up zig-zag bevægelser for at dække brystets fulde omfang.
- Denne test kan også gentages stående under badning, da våd hud gør det lettere at udføre.
At udføre selvundersøgelse af brysterne på ingen måde bortfalder behovet for periodisk medicinsk evaluering. Uanset hvor velkendt du er med dine bryster, kan en erfaren læge opdage små knuder meget lettere end patienterne.
Diagnose af brystkræft
Brystundersøgelse eller klinisk undersøgelse udført af din læge er vigtig, men alene kan kun diagnosticere omkring 10% af brystkræft. Derfor indikeres periodiske forebyggende prøver, selv når den kliniske undersøgelse er helt normal.
A) mammografi
Mammografi er en eksamen, der anvendes i over 40 år til forebyggelse og diagnosticering af brystkræft. Det er en simpel procedure, i grunden en røntgenstråle af brysterne.
Til screening af brystkræft indikeres et mammogram for alle kvinder i alderen 40 og 70 år. Mindste alder og hyppighed afhænger af hver kilde. I Brasilien anbefaler Sundhedsministeriet i øjeblikket mammografi hvert andet år fra en alder af 50 år. American College of Gynecology and Obstetrics anbefaler årlig mammografi fra 40 år. På den anden side, i England, anbefaler NHS mammografi hvert tredje år fra 47 år. Så der er ingen konsensus.
Hos kvinder med en positiv familiehistorie, især i en første graders slægtning, bør screening mammografi påbegyndes i en alder af 30 år.
Når det er muligt, forsøg at planlægge dit mammogram til efter afslutningen af din menstruation, da undersøgelsen kan forårsage ubehag, når det udføres i præmenstruationsperioden eller i dets tidlige dage.
Digital mammografi er lidt bedre end konventionel mammografi hos kvinder under 50 år. I de ældre end 50 år er der ingen relevante forskelle i detekteringshastigheden for maligne læsioner.
Til trods for at være en fremragende undersøgelse, er mammogrammet ikke 100% følsomt og kan passere omkring 15% af svulstene. Når kræften allerede forårsager en ændring i klinisk undersøgelse, såsom et papulært knudepunkt, kan mammografi identificere det i mere end 95% af tilfældene.
B) Ultrasonografi
Efterhånden som kvinden bliver ældre bliver vævet af hendes bryster, der er rig på brystkirtler, erstattet med fedt. En ung kvinde har et meget tættere bryst end en gammel kvinde. Tykke bryster vurderes ikke godt af mammografi. Af denne grund bør alle kvinder under 35 år, der opdager enhver formodentlig palpabel masse, undergå mammografi plus en ultralydsundersøgelse af brysterne.
C) Kernemagnetisk resonans (NMR)
MR er en undersøgelse, der er forbeholdt kvinder med høj risiko for brystkræft, herunder brystkræft, den genetiske mutation af BRCA1 og BRCA2 (forklaret nedenfor) eller strålingseksponering under ungdommen.
MR er meget følsom, men viser en høj falsk positiv rate, det vil sige det registrerer mistænkelige læsioner, der til sidst ikke er ondartede læsioner.
D) Brystbiopsi
Når det er identificeret ved billedundersøgelser, skal den mistænkte læsion henvises til histologisk bekræftelse af vævsevaluering ved mikroskopi). For at opnå en prøve af læsionen tog vi fat på biopsi af læsionen.
Der er flere typer biopsi, der spænder fra indførelsen af en tynd nål til aspiration af indholdet af knudepunktet til en lille operation med et snit i brystet under lokalbedøvelse for at nå den mistænkte læsion, trække en stykke af det.
Biopsien betragtes som guldstandardeksamen til diagnose af brystkræft.
Genetisk test for brystkræft
Der er en klar genetisk indflydelse på udviklingen af brystkræft. Op til 1/3 af kvinderne med sygdommen har en positiv familiehistorie.
Mindst 2 gener er allerede blevet identificeret som ansvarlig for arvelig brystkræft. Ca. 10% af tilfældene skyldes mutationer i generne BRC1 og BRC2.
20% af kvinderne med BRC1-mutationer udvikler brystkræft før alder 40 og 50% før 50 år. Kvinder med BRC1 har en 65% risiko for at udvikle brysttumorer i deres levetid. I BRC2 er risikoen 50%.
Der er allerede genetiske tests til at identificere disse defekte gener. Nogle af indikationerne for genetisk indtastning er:
- Patienter med brystkræft før 30
- Mere end en slægtning i 1. eller 2. grad med brystkræft
- Brystkræft forbundet med kræft i æggestokkene
- Personlig eller familiehistorie af bilateral brystkræft
- Brystkræft hos mandrelaterede
For at lære mere om BRCA1- og BRCA2-generne, læs: BREVCANCER | BRCA1 og BRCA2 gener.
Symptomer på bakteriel og viral meningitis
Meningitis er en alvorlig tilstand, der opstår, når meningeal membranen (hjernen dækker rygmarven) og cerebrospinalvæsken (CSF) er betændt. Denne betændelse forekommer i de fleste tilfælde ved en infektion, at bakterier eller vira er de mest almindelige agenser. I denne artikel vil vi diskutere tegn og symptomer på meningitis, dividere forklaringerne i henhold til aldersgruppen og årsagsmidlet til meningealinfektionen. Hvis du

DENGUE - symptomer, komplikationer og behandling
Dengue feber er en feber sygdom forårsaget af en virusinfektion, der overføres af myg. Der er 4 serotyper af viruset: DEN-1, DEN-2, DEN-3 og DEN-4. Infektion med en serotype giver kun immunisering mod sig selv, og individet kan have dengue igen, hvis det udsættes for en anden subtype. Det anslås til 100 millioner mennesker smittet årligt over hele verden. De