BREAST CANCER RISK FAKTORER


Brystkræft er den mest almindelige kræft, og hvad fører mest til døden blandt kvinder. Forståelse af risikofaktorer hjælper os med at identificere kvinder, der er mere tilbøjelige til at have kræft og reducere deres forekomst.
Det er værd at bemærke, at når vi taler om risikofaktorer, henviser vi til situationer, der øger sandsynligheden for, at kræft opstår. Kvinder med risikofaktorer vil ikke nødvendigvis komme til at få kræft, ligesom manglen på risikofaktorer ikke eliminerer chancen for at have det. Det er klart, at jo flere risikofaktorer et individ har, desto større er deres chancer for at udvikle en bestemt sygdom.
I det specifikke tilfælde af brystkræft frembyder ca. 70% af de ramte kvinder ikke en klart identificerbar risikofaktor. Men når vi sammenligner kvinder med risikofaktorer og kvinder uden risikofaktorer, er forekomsten af kræft klart højere i den første gruppe.
Denne tekst omhandler kun risikofaktorerne. For at vide mere om brystkræft læses: BREASTCANCER | Symptomer, selvundersøgelse og diagnose
Risikofaktorer for brystkræft
1) Risikofaktorer for brystkræft, der ikke kan ændres
1.1) Kvinde
Dette er meget indlysende. Kvinder er 100 gange mere tilbøjelige til at få brystkræft end mænd. I USA diagnostiseres næsten 200.000 nye brystkræft årligt hos kvinder sammenlignet med kun 2.000 hos mænd.
1.2) Alder
Risikoen for brystkræft stiger pludseligt fra 45 år og når sin højdepunkt omkring 65-70 år. Ca. 77% af kvinderne med brystkræft er ældre end 50 år.
Mens risikoen for brystkræft hos 30-årige kvinder kun er 1 i 2000, er risikoen 1 til 10 i 75-årige kvinder.
1.3) Etnicitet
Hvide (kaukasiere) er den etniske gruppe med den højeste forekomst af brystkræft. Svarte udgør en lidt lavere risiko, men deres dødelighed er højere på grund af mere aggressive tumorer og den kendsgerning, at denne population er fattigere og har mindre adgang til tidlige diagnostiske midler. Hispanics og asiater har omkring 30% mindre risiko for brystkræft end hvide.
1.4) Familiehistorie
At have en første graders forhold til brystkræft øger risikoen for at have det 1, 8 gange. At have to første-graders slægtninge med brystkræft øger risikoen med 2, 9 gange. Hvis du har en første gradsrelateret diagnosticeret med brystkræft før alder 40, så øges risikoen for at have den før 40 øges med 5, 7 gange.
På trods af disse data har kun 15% af kvinderne med brystkræft en positiv familiehistorie. De øvrige 85% af tilfældene forekommer hos kvinder uden familiehistorie.
Familiehistorie er også vigtig for at identificere nogle genetiske mutationer, der favoriserer brystkræftens begyndelse. Når flere familiemedlemmer har sygdommen, har vi sandsynligvis en familie, der har mutationer i BRCA1- og BRCA2-generne. Kvinder med disse ændrede gener har 65% chance for at have brystkræft indtil 70 år.
BRCA 1 og BRCA 2 gener udgør ca. 5% af al brystkræft. Derfor er langt de fleste tilfælde ikke relateret til disse mutationer.
For at lære mere om BCRA1- og BRCA-generne, læs: BREASTCANCER | BRCA1 og BRCA2 gener
1.5) Personlig historie om brystkræft
Enhver, der har haft brystkræft en gang, har 4 gange risikoen for at have en anden brystkræft, enten i samme eller den anden bryst. Advarsel: Jeg henviser til en ny brystkræft og ikke den første gentagelse.
1.6) Godartede læsioner af brystet
De fleste godartede brystlæsioner bærer ikke en højere risiko for brystkræft. Disse omfatter simple fibroadenom, fibrocystiske ændringer, papillom og ductal ectasia. Nogle læsioner såsom atypisk duktal hyperplasi og atypisk lobulær hyperplasi er dog anerkendte risikofaktorer, hvilket øger risikoen for brystkræft med ca. 5x.
1.7) Alder af menarche (første menstruation) og overgangsalderen
Kvinder med tidlig menarche (før 12 år) og / eller sen overgangsalder (efter 55 år) har større risiko for brystkræft (læs: FØRSTE MENSTRUATION - MENARCA).
1.8) Stråling i brystområdet
Personer med tidligere kræftsygdomme, der gennemgår strålebehandling i brystområdet, f.eks. Ved behandling af lymfom (læs: LYMPHOMA HODGKIN), personer udsat for stråling som overlevende i atombomben eller personer, der er kommet i berøring med radioaktivt materiale, som i nukleare anlægsulykker er i øget risiko for brystkræft. Denne risiko er endnu større, hvis eksponering opstod under ungdommen.
1, 9) højde
Hun er ikke sikker på hvorfor, men højere kvinder har større risiko for brystkræft. Kvinder over 1, 75 meter er 20% mere risiko end kvinder under 1, 60 meter.
1.10) Brystdensitet
Kvinder med mere tætte bryster har øget risiko for brystkræft og større problemer med at diagnosticere det ved mammografi. OBS: Brystdensitet behøver ikke nødvendigvis at gøre med dens størrelse.
2) Risikofaktorer for brystkræft, der kan ændres
2.1) Alder af første barn og antal børn
Kvinder, der har deres første barn, har snart en lavere risiko for brystkræft sammenlignet med kvinder, der kun fødes efter 30 år. Kvinder med det første barn inden 20 år præsenterer mindre risiko end kvinder med det første barn i alderen 25, som igen har en lavere risiko end kvinder med første fødsel efter en alder af 30 år.
Kvinder over 40 år, der aldrig har haft børn, er i højeste risiko, cirka 30% højere end kvinder med børn. Det anslås, at hvert barn reducerer risikoen for brystkræft med 7%.
2.2) Amning
Amning reducerer risikoen for brystkræft. Det anslås en reduktion på 4, 3% for hver 12 måneders amning. Kvinder med store afkom og lang amning er bedre beskyttet.
2.3) p-piller
Der er kontroverser over indflydelsen af svangerskabsforebyggende midler på brystkræft. I øjeblikket accepteres det, at der er en lille stigning i risiko, som forsvinder efter suspensionen. Der er dog en gruppe eksperter, der udfordrer metoden i de papirer, der viser dette forhold. Faktum er, at selvom der er øget risiko, er dette lille.
2.4) Hormonudskiftningsterapi
Hormonudskiftningsterapi, især den, der kombinerer østrogen med progesteron, er forbundet med en øget risiko for brystkræft. Denne effekt forekommer dog kun, når brugen er lavet i mere end 2-3 år.
2.5) Fedme (læs: OBESITET OG METABOLISK SYNDROME | Definitioner og konsekvenser)
Jo større fedtvævet er, desto større er risikoen for brystkræft. Kvinder med et BMI på over 33 kg / m2 havde en 27% højere risiko end kvinder med normal BMI. Denne risiko er endnu større hos postmenopausale kvinder.
2.6) Alkoholforbrug (læs: EFFEKTER AF ALKOHOL OG ALKOHOLISM)
Alkoholforbrug øger risikoen for brystkræft. Jo højere forbrug, jo større er risikoen. Alkohol synes stadig at øge risikoen for hormonbehandling.
2.7) Fysisk aktivitet
Fysisk træning mindsker risikoen for brystkræft, uanset dens virkning på vægttab. Selv 40 minutters gang 3 gange om ugen er nok til at reducere risikoen. Kvinder, der udøver mere intens træning, som op til 10 timer i ugen eller 3 timer om ugen, kan have op til 40% mindre chance for at udvikle brystkræft.
The American Society of Oncology anbefaler 45 minutters daglig motion i mindst 5 dage om ugen.
2.8) Natarbejde
Kvinder, der arbejder om natten, har øget risiko for brystkræft. Dette skyldes sandsynligvis ændringer i udskillelsen af kredsløbshormoner som melatonin, som normalt opstår i løbet af natten, men hæmmes af kunstigt lys.
3) Myter om risikoen for brystkræft
3.1) BH
I modsætning til hvad internettet i sidste ende har gennemgået e-mails, er der ingen videnskabelige tegn på, at brugen af bh øger risikoen for brystkræft. Faktisk var det eneste arbejde, der viste en lille stigning i risiko, en metodologisk fejl, da antallet af overvægtige og tætte bryster, der var kendt som risikofaktorer, som havde bh, var højere end for magre kvinder.
Der er også en bog kaldet "Dressed to Kill" af forfatterne Sydney Ross Singer og Soma Grismaijer, der hæver hypotesen om brystkræft forårsaget af brystkræft. Denne bog er baseret på teorier og der er ikke offentliggjort videnskabelige artikler for at bevise dem.
Derfor kan det på baggrund af den nuværende videnskabelige viden konstateres, at bh-brystet ikke forårsager brystkræft.
3.2) Abort
Både induceret abort og spontan abort øger ikke risikoen for brystkræft
3.3) Antiperspirant deodoranter (antiperspirant)
Endnu en rygte hævet af e-mail-kæder. Der er ikke noget videnskabeligt grundlag, og selve teorien bag myten er mangelfuld, da kroppen ikke eliminerer toksiner fra sved. Vores sved består af kun 99% vand og mineraler. Hvad eliminerer toksiner i vores krop er nyrerne og leveren.
Derfor medfører deodoranter ikke brystkræft.
3.4) Silikone brystimplantater
Silikoneimplantater øger ikke risikoen for brystkræft, men de kan skabe ar og gøre det vanskeligt at se tumorer ved mammografi, og det er ofte nødvendigt at udføre yderligere forekomster af røntgenbillederne.
3, 5) koffein
Der er ingen papirer, der bekræfter ethvert forhold mellem koffeinforbrug og brystkræft.
3, 6) rutinemæssige mammogrammer
En anden almindelig rygte er, at strålingseksponering på mammogrammer udført årligt kan øge risikoen for brystkræft. Dette er også myte, da strålingen i hver eksamen er ekstremt lav. Faktisk modtager vi omkring dobbelt så meget stråling fra en røntgen hvert år lige fra den naturlige daglige solbeskyttelse.
3.7) Trauma
Der er ingen undersøgelse, der viser forholdet mellem traumer i brystet og udvikling af brystkræft.
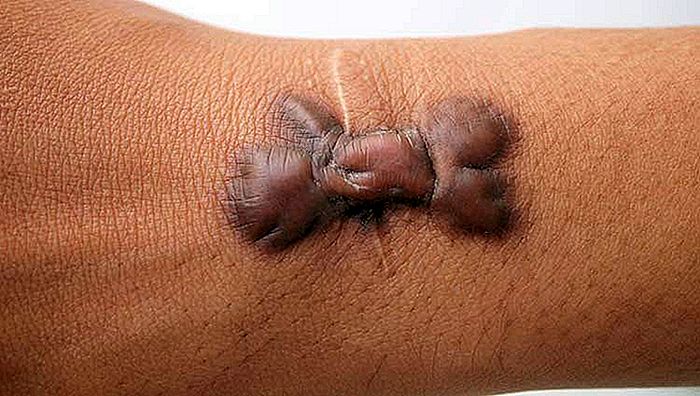
Behandling af Keloid og Hypertrophic Scar
Keloid er en unormal og æstetisk uønsket form for hudhelbredelse, der karakteriseres ved at være en frodig, tykk, præget og rødligt ar. Udtrykket keloid har en græsk oprindelse og betyder noget som "tumor aspekt". Navnet er ganske passende, da keloid faktisk er en godartet tumor. Keloid kan opstå efter enhver form for hudskade, herunder almindelige sår, kirurgiske nedskæringer, acne, piercing og endda tatoveringer. Det er
FALCIFORM ANEMIA & FALCIFORM TRACE
Sikkelcelleanæmi, også kaldet sicklecelleanæmi, er en genetisk sygdom præget af abnormale røde blodlegemer. Syklecelleanæmi er en af mange årsager til anæmi (jeg foreslår at læse teksten ANEMIA - hvad det er, årsager og symptomer for en bedre forståelse af, hvad dette tegn er). Sickle cell anæmi genetik Sygdommen er forårsaget af en ændring i kromosom 11. Før du fortsætter