Antibiotika - hvad de er, typer, modstand og indikationer

Adventen af antibiotika i slutningen af 1920'erne revolutionerede videnskaben og bragte medicin ind i den moderne æra. For første gang var vi i stand til at kæmpe og besejre bakterier, der forårsagede flere infektioner, den største årsag til dødelighed på det tidspunkt.
Antibiotika er stoffer, der virker mod bakterielle infektioner og er ikke effektive mod infektioner af viral, parasitologisk eller svampeløs oprindelse. For disse bakterier er der specifikke lægemidler, der hedder henholdsvis antivirale, antiparasitiske og antifungale.
I denne artikel vil vi tale om de vigtigste klasser af antibiotika, der anvendes i lægepraksis. Lad os forklare, hvordan antibiotika virker, hvilke former for infektioner der behandles af dem, hvad antibiotikaresistens betyder, og hvad er de mest almindelige bivirkninger.
Hvad er et antibiotikum?
Vi betragter antibiotika ethvert stof, der er i stand til at dræbe eller hæmme væksten af bakterier. Antibiotika kan være bakteriedræbende, når de direkte ødelægger bakterierne eller bakteriostaterne, når de forhindrer deres multiplikation, hvilket letter immunsystemet i bekæmpelsen af infektionen.
For at være effektiv og tolerabel skal antibiotika være et stof, der er skadeligt for bakterier, men relativt sikkert for vores celler. Dette betyder ikke, at der ikke kan være bivirkninger, men ved definition bør et antibiotikum være meget mere giftigt for invaderende bakterier end til den invaderede organisme. Det ville ikke være godt at dræbe bakterier, der forårsager lungebetændelse, hvis vi også dræber lungecellerne.
Det første antibiotikum, der blev opdaget, var penicillin i 1928 af den britiske bakteriolog Alexander Fleming. Hans opdagelse fandt sted ved en tilfældighed, da hans studieplakker med bakterie stafylokokker blev forurenet ved en svamp af penicillium-slægten. Fleming bemærkede, at der ikke var bakterier omkring disse svampe, hvilket førte ham til at opdage penicillin, et bakteriedræbende stof produceret af disse væsener.
I øjeblikket er antibiotika syntetiske stoffer, der produceres i laboratorier, mange af dem stammer fra naturlige stoffer som penicillin.
Advarsel: Forvirre ikke antibiotika med antiinflammatoriske midler. Læs: Hvad er forskellen mellem antibiotika og anti-inflammeringsorganer?
Hvordan fremkalder et antibiotikum resistens?
Et af de største problemer med moderne medicin er den vilkårlige anvendelse af antibiotika, hvilket har ført til fremkomsten af bakterier, der er resistente over for dem. Da de første antibiotika begyndte at blive markedsført, havde man tanken om, at smitsomme sygdomme var på vej, og at det kun var et spørgsmål om tid, før vi var fri for nogen form for bakteriel infektion. Men da brugen af nye antibiotika blev mere udbredt, opstod resistente bakterierammer og multiplicerede, hvilket skabte en ond cirkel, som fortsætter til denne dag. Jo flere antibiotika vi opretter, de mere resistente bakterier fremkommer.
Men hvis antibiotika dræber bakterier, hvordan inducerer det dannelsen af resistente stammer? Modstand mod antibiotika kan forstås gennem evolutionslove og naturligt valg. Følg teksten ved siden af illustrationen nedenfor.
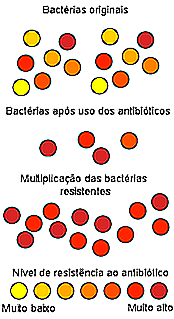
Lad os forestille os en urininfektion forårsaget af E. coli-bakterier. Når der er en blærebetændelse, taler vi om millioner af bakterier, der angriber blæren. Disse bakterier er af samme art, men de er ikke helt ens; de er ikke kloner. Når vi vælger et antibiotikum, vælger vi den, der er effektiv mod de fleste af de tilstede bakterier. Ikke altid antibiotikum dræber 100% af bakterierne. Hvad der sker er, at hvis vi reducerer antallet af bakterier til 5% eller 10%, forsvinder infektionen, fordi vores immunsystem er i stand til at kontrollere hvad der er tilbage.
Men vores krop kan ofte ikke helt slippe af med disse bakterier, så de kan reproducere og forårsage en ny infektion, som nu kun består af antibiotikaresistente bakterier, der oprindeligt blev valgt.
Dette er et forenklet eksempel på, hvad der faktisk sker. Det er normalt nødvendigt at have gentagne kurser af det samme antibiotikum i løbet af måneder eller år for at producere resistente bakterier. Denne proces er intet andet end naturligt valg, hvor de stærkeste overlever og sender deres gener på deres afkom.
Nogle bakteriearter er tilbøjelige til at opbygge modstand, ligesom nogle antibiotika gør det lettere at modstå.
Nogle fakta favoriserer dog hurtigere fremkomsten af resistente stammer. Den vigtigste er den tidlige ophør af behandlingen. Hvis et antibiotikum foreskrives i 10 dage, er det fordi det på forhånd er kendt, at dette er den tid, der kræves for at dræbe stort set alle bakterier. Nogle svagere bakterier dør i 24 timer, andre har brug for 7 dage. Hvis behandlingen afbrydes i 5 dage, vil de mere resistente bakterier, som behøvede mere antibiotisk tid, forblive i live og kan formere sig, hvilket fører til en langt mere resistent infektion.
En anden vigtig faktor er den vilkårlige anvendelse af antibiotika. Mange af de infektioner, vi har, er forårsaget af bakterier, der lever naturligt i vores krop, kontrolleret af vores immunsystem, og venter bare på et fald i forsvaret for at angribe. Hvis patienten bruger for meget antibiotika unødigt, som for at behandle virusinfektioner, vil han tidligere vælge de mest resistente bakterier, og i fremtiden, når der er en reel bakterieinfektion, skyldes dette resistente bakterier.
Hvordan man ved, hvilke antibiotika der er mest effektive?
Gennem tidligere undersøgelser kender vi på forhånd profilen af hver art af bakterier. For eksempel ved vi, at E. coli, en bakterie, der forårsager en urinvejsinfektion, er normalt følsom overfor antibiotika Bactrim og Ciprofloxacin. Patienter med tilbagevendende urinvejsinfektioner med flere kurser af antibiotika kan dog have E. coli resistent over for disse antibiotika. Desuden er ikke alle urinvejsinfektioner forårsaget af E. coli, og der kan være bakterielle infektioner med helt forskellige følsomhedsprofiler. Hvordan kan man da især vide, hvilke bakterier der er ansvarlige for infektionen og hvilket antibiotikum der er mest hensigtsmæssigt?
Den eneste måde at være sikker på om en bakteries følsomhedsprofil er gennem kulturundersøgelse, som kan være en blodkultur (blodkultur), urin (urokultur), afføring (samkultur) osv. I disse analyser indsamler vi en lille mængde væske eller sekretion, som vi forestiller os at indeholde den inficerende bakterie og sætte den i et medium, der fremmer væksten af bakterier. 48 til 72 timer senere kan vi identificere præcis hvilke bakterier der er til stede og udføre flere tests med flere antibiotika, forsøge at vide, hvilke der er effektive, og hvilke er ineffektive. Denne test kaldes antibiogram. Hver kulturundersøgelse viser navnet på de identificerede bakterier og en kort liste over resistente og følsomme antibiotika for at give din læge valget.
Når patienten er svær og ikke kan vente i 72 timer for at starte antibiotikumet, valgte vi i første omgang stærke antibiotika, der dækker et bredt spektrum af bakterier og udveksler det efter resultaterne af kulturen for det mest specifikke antibiotikum, der er angivet af antibiogram.
Hvilken type infektioner behandles med antibiotika?
Enhver bakteriel infektion kan og bør behandles med antibiotika. Virusinfektioner forbedres ikke med antibiotika og bør derfor ikke behandles med dem.
- Infektioner med virus skal behandles med antivirale midler (når det er nødvendigt).
- Gærinfektioner bør behandles med svampe.
- Parasitiske infektioner bør behandles med antiparasitika.
- Bakterieinfektioner bør behandles med antibiotika.
I MD har vi allerede diskuteret flere bakterieinfektioner, der skal behandles med antibiotika, blandt dem:
- tuberkulose
Lungebetændelse
- halsbetændelse.
- Urinvejsinfektion.
- gonorré.
- Syfilis.
- Meningitis.
- Bihulebetændelse.
- Erysipelas.
H.pylori infektion.
- Infektiv endokarditis.
- Leprosy.
Bivirkninger af antibiotika
Den mest almindelige bivirkning er kvalme og diarré. Nogle patienter er allergiske overfor visse klasser af antibiotika, de mest almindelige er penicilliner og sulfa-stoffer.
Gravide kvinder bør være meget forsigtige med antibiotika, fordi nogle klasser er forbundet med dårlige formationer. Penicilliner og cephalosporiner er de sikreste. Tag aldrig antibiotika uden udtrykkelig tilladelse fra din fødselslæge.
Mange antibiotika elimineres af nyrerne, så de kan blive toksiske hos patienter med nedsat nyrefunktion, da deres eliminering bliver påvirket. I disse tilfælde er en dosisjustering ofte nødvendig for at undgå overdreven antibiotika i blodbanen.
Dosis og behandlingstid
Behandlingstid og dosis afhænger af to faktorer: Tidspunktet for omsætning af stoffet i blodet og resistensprofilen for bakterierne. Den samme infektion kan behandles til forskellige tidspunkter afhængigt af det foreskrevne antibiotikum.
F.eks. Kan en faryngitis behandles med:
- En enkelt intramuskulær dosis benzathin penicillin.
- 3 dage Azithromycin 1 tablet dagligt.
- 10 dage Amoxicillin 1 8 / 8h tablet.
Nogle infektioner behandles let med korte kurser af et enkelt antibiotikum, såsom gonoré, klamydia eller blærebetændelse. Andre, såsom tuberkulose, har brug for 3 antibiotika og en behandling på mindst 6 måneder for at blive helbredt.
I mildere infektioner er valget af antibiotika empirisk, baseret på forudgående kendskab til følsomhed. I mere alvorlige tilfælde eller i infektioner, der ikke reagerer oprindeligt på foreskrevne antibiotika, bør der laves en kultur af passende materiale for bedre at styre valget af antibiotika.
Mest almindeligt anvendte antibiotika i klinisk praksis
a) Penicilliner - Penicillin var det første antibiotikum udviklet og gav anledning til flere andre strukturelt ens. De vigtigste antibiotika afledt af penicillin er:
Amoxicillin.
Ampicillin.
Azlocillin.
Carbenicillin.
Cloxacillin.
Mezlocillin.
Nafcillin.
Penicillin.
Piperacillin.
Ticarcillin.
Penicillin selv er i øjeblikket underudnyttet, da de fleste bakterier allerede er resistente over for det. Penicillin er dog stadig indiceret for syfilis, tonsillitis og erysipelas.
Det er vigtigt at bemærke, at selvom de alle er i penicillinfamilien, er handlingsspektret meget forskelligt, idet piperacillin f.eks. Anvendes til hospitalsinfektioner, mens amoxicillin generelt er indiceret for simple luftvejsinfektioner.
Se også: PENICILLIN ALLERGY
b) Cephalosporiner - Cephalosporiner optrådte kort tid efter penicillin og har en virkningsmekanisme, der ligner meget. Eksempler:
Cefaclor.
Cefadroxil.
Cefazolin.
Cefixim.
Cefoperazon.
Cefotaxim.
Cefotetan.
Cefoxitin.
Ceftazidim.
Ceftriaxon.
Cefuroxim.
Cephalexin.
Cephalothin.
Loracarbef.
Således har forskellige cephalosporiner med penicilliner et meget variabelt aktivitetsspektrum, og de kan også bruges til alvorlige infektioner såsom meningitis, selv enkle hudsår.
c) Quinoloner - Quinoloner er mange brugt til at behandle infektioner af bakterier med oprindelse i tarmen, blandt dem diarré og urininfektioner. De nye kinoloner er også effektive for lungebetændelse.
Ciprofloxacin.
Enoxacin.
Levofloxacin.
Lomefloxacin.
Moxifloxacin.
Norfloxacin.
Ofloxacin.
d) Aminoglycosider - Aminoglycosider er antibiotika, der anvendes i langt de fleste tilfælde kun i hospitalsindstillinger, da de administreres intravenøst. De er indiceret for alvorlige infektioner. Der er nogle formuleringer til topisk brug eller som øjendråber.
Amikacin.
Gentamicin.
Kanamycin.
Neomycin.
Streptomycin.
Tobramycin.
e) Makrolider - Macrolider anvendes generelt til luftvejsinfektioner, ofte i forbindelse med nogle penicillin eller cephalosporin, til acne, chlamydia eller i mange tilfælde som erstatning for penicillin hos allergiske patienter.
Azithromycin.
Clarithromycin.
Erythromycin.
f) Tetracycliner - Tetracycliner anvendes i øjeblikket til behandling af acne, kolera, nogle STD'er og leptospirose.
Doxycyclin.
Minocycline.
Tetracykliner.
g) Andre grupper
Aztreonam.
Clindamycin.
Ethambutol.
Fosfomycin.
Imipenem.
Isoniazid.
Meropenem.
Metronidazol.
Nitrofurantoin.
Pyrazinamide.
Rifampicin.
Trimethoprim-sulfamethoxazol.

20 FØRSTE FREMSTILLINGS SYMPTOMER
introduktion De første symptomer på graviditet er advarselsskilte, der opfordrer kvinder til at tage en graviditetstest, det være sig en apotekstest eller en blodprøve for beta-hCG. Nogle kvinder går til graviditetstest, når de mistanke om, at de er gravid, men disse kan ud over at være upålidelige stadig skade, som forklaret i artiklen: Home Graviditetstest - Myte eller Sandhed. Jo før
NEUROTISK SYNDROME - Årsager, symptomer og behandling
Nefrotisk syndrom er en nyresygdom forårsaget af ukorrekt eliminering af store mængder protein i urinen. Overdreven proteinabsorption via urin kaldes proteinuri og kan skyldes forskellige sygdomme, herunder diabetes mellitus, systemisk lupus erythematosus, syfilis og viral hepatitis. I denne artikel vil vi tage fat på følgende punkter om nefrotisk syndrom: Betydning af proteinuri og nefrotisk syndrom. Hv