Blodtyper - ABO System og Rh Factor

Ved det 19. århundrede til det tyvende århundrede, nærmere bestemt i 1900, bemærkede den østrigske læge Karl Landsteiner, at når vi indsamlede blodprøver fra forskellige mennesker, kunne der forekomme to resultater:
- Blodet blandede sig uden problemer.
- Blodet blandede ikke, og der var en intens reaktion, der førte til ødelæggelsen af røde blodlegemer og dannelsen af blodpropper.
Det var gennem dette eksperiment, at begrebet kompatibelt blod og uforeneligt blod opstod.
Baseret på hans eksperimenter beskrev Landsteiner 3 typer blod, der blev kaldt type A, type B og type O, hvilket gav anledning til den berømte ABO-klassifikation af blodgrupper. Denne opdagelse gav ham Nobelprisen i Medicin i 1930. To år senere blev en fjerde blodgruppe identificeret: Type AB, hvilket danner de 4 blodgrupper, der i øjeblikket anvendes i ABO-systemet.
I 1940 opdagede den samme Karl Landsteiner eksistensen af den såkaldte Rh-faktor, som var ansvarlig for inkompatibiliteten af nogle blodtyper, selv når ABO-systemet blev respekteret. Fra dette fund blev individer klassificeret som Rh-positive eller Rh-negative, ifølge eksistensen eller ej af Rh-faktor i deres blod.
I øjeblikket bruger blodtransfusioner ABO- og Rh-klassificeringerne for at forhindre, at inkompatibelt blod administreres til en patient, som har behov for transfusion. Der er således 8 typer blod:
- A + (blodgruppe A med Rh-positiv faktor).
- B + (blodgruppe B med Rh-positiv faktor).
- AB + (blodgruppe AB med Rh-positiv faktor).
- O + (blodgruppe O med Rh-faktor positiv).
- A- (blodgruppe A med Rh-negativ faktor).
- B- (blodgruppe B med Rh-negativ faktor).
- AB- (blodgruppe AB med Rh-negativ faktor).
- O- (blodgruppe O med Rh-negativ faktor).
Frekvensen af ABO grupper ændres alt efter individets etnicitet. I øjeblikket er den verdensomspændende distribution mere eller mindre som følger:
- Hvide → 44% er O, 43% er A, 9% er B og 4% er AB.
- Sorte → 49% er O, 27% er A, 20% er B og 4% er AB.
- Asiater → 43% er O, 27% er A, 25% er B, og 5% er AB.
ABO system
Vores blod består af en flydende del, kaldet plasma, og en fast del, som indeholder blodcellerne, nemlig røde blodlegemer, leukocytter og blodplader. I gennemsnit er 55% af blodet flydende og 45% består af celler.
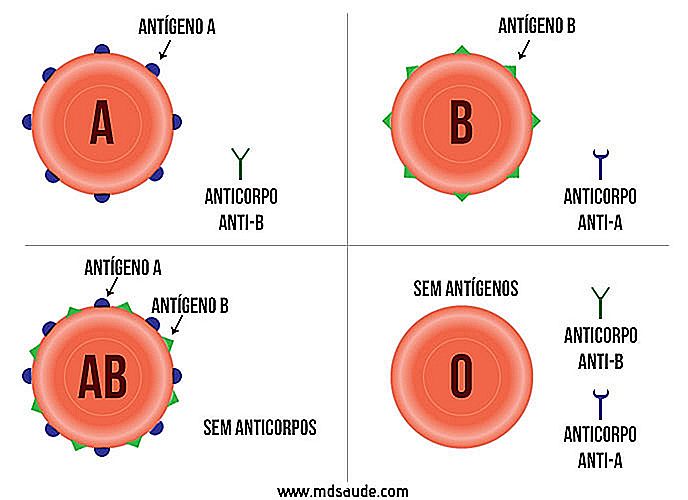
RBC indeholder nogle proteiner på deres overflade, der kaldes antigener eller agglutinogener. Det er disse antigener, der har fået navnene A, B, AB og O. Blodkompatibilitet opstår, når der er forskelle mellem de proteiner, der er til stede på donorens og recipientens erythrocytter.
Faktisk er der kun 2 typer antigener, som er A og B:
- Hvis en person har antigener A på overfladen af deres røde blodlegemer, klassificeres hans blod som type A.
- Hvis en person har B antigener på overfladen af deres røde blodlegemer, er hans blod klassificeret som type B.
- Hvis en person har A antigener og B antigener på overfladen af deres røde blodlegemer, er hans blod klassificeret som type AB.
- Hvis en person ikke har A-antigenet eller B-antigenet på overfladen af deres røde blodlegemer, klassificeres hans blod som type O (eller type nul).
Blod inkompatibilitet opstår på grund af tilstedeværelsen af antistoffer eller agglutininer i blodet, som følger følgende logik:
- En person med RBC'er på overfladen (blodtype A) har antistoffer mod RBC'er med B-antigener. Derfor vil ethvert blod indeholdende B-antigener blive afvist.
- En person med røde blodlegemer, der har B-antigener på overfladen (blodtype B), har antistoffer mod røde blodlegemer med antigener A. Derfor vil ethvert blod indeholdende A-antigener afvises.
- En person med røde blodlegemer, der har A- og B-overfladeantigener (AB-blodtype), har ingen antistoffer mod enten B-celler eller B-celler. Da der ikke er nogen antistoffer, kan alle blodtyper transfuseres.
- En individ med erytrocytter, der hverken har antigener eller overflade B-antigener (O-blodtype), har antistoffer mod RBC'er med A-antigener og mod RBC'er med B-antigener. Derfor vil ethvert blod indeholdende A- eller B-antigener blive afvist. Det betyder, at denne person kun kan modtage type O blod.
Rh System
Rh-systemet følger samme logik som ABO-systemet. Rh-antigen, også kaldet D-antigen, kan eller ikke er til stede i røde blodlegemembraner. Hvis til stede, er patienten klassificeret som Rh-positiv. Positive Rh-patienter har ikke antistoffer mod Rh-antigenet.
På den anden side, hvis patienten ikke udtrykker Rh-antigenet på membranerne i de røde blodlegemer, klassificeres det som Rh-negative. Rh-negative patienter har heller ikke antistoffer mod Rh-antigen, men kan udvikle dem, hvis de udsættes for Rh + blod.
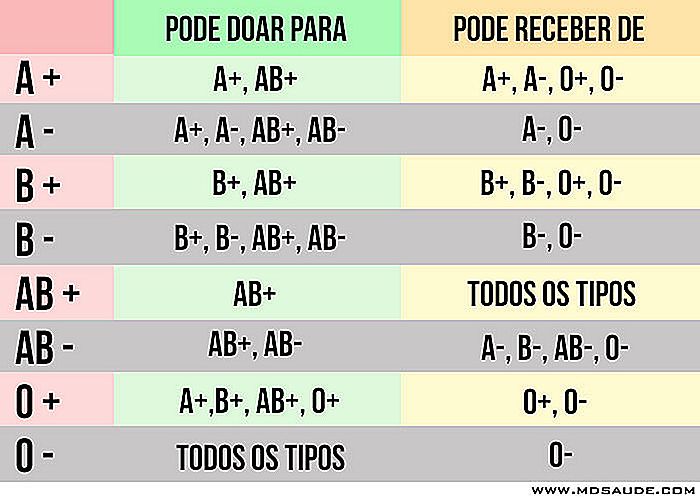
Kompatibilitet med blodtransfusion
En patient kan ikke modtage en blodtype, hvor han har antistoffer mod. For eksempel kan en patient med B-blod ikke modtage blod fra en patient med A-blod, fordi deres antistoffer mod antigenet A vil ødelægge de transficerede røde blodlegemer næsten umiddelbart.
Tabellen nedenfor viser alle kompatibilitetsmuligheder for donorer og blodtransfusionsmodtagere.
Genetik af ABO-systemet
Individernes blodtype er en genetisk arv hos deres forældre. Fordi det kun er defineret af et gen, er det forholdsvis nemt at forudsige barnets blodtype, hvis vi kender det til forældrene.
Følgende forklaringer er beregnet på personer, der har et minimum af viden om Mendelian genetik, som normalt læres i skolebiologi klasser. Hvis du ikke har nogen interesse i denne information, skal du springe til højre for det næste emne, hvor vi vil forklare, hvad der sker, når der er en inkompatibel transfusion.
ABO-genet kan have 3 typer alleler: jeg, jeg a eller jeg b Kombinationerne mellem disse alleler giver anledning til blodgrupper. Allelen I er recessiv, mens allellerne I A eller I B er dominerende.
Husk at vi alle modtog en allel fra faderen og en fra moderen, og blodgrupperne dannes af følgende kombinationer:
- Blodtype A = i + I A eller I A + I A.
- Blodtype B = i + I B eller I B + I B.
- Blodtype AB = I A + I B.
- Blodtype O = i + i.
Tabellen nedenfor viser børnets mulige blodgrupper i overensstemmelse med forældrenes grupper.
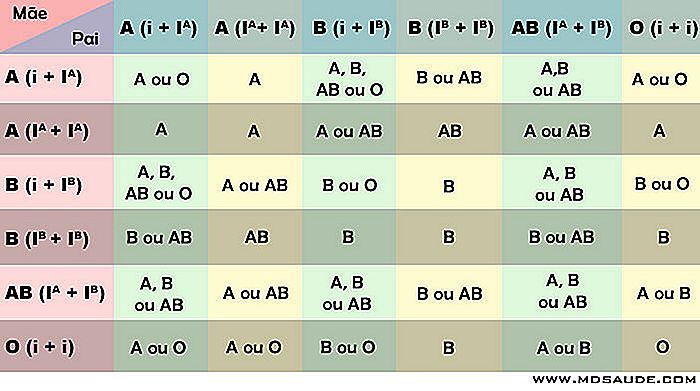
I praksis er det ikke altid nemt at vurdere, hvad sønns blodgruppe vil være, da langt størstedelen af os ved, hvad vores blodgruppe er, men han kender ikke sammensætningen af det ABO-gen, der fødte ham. Og som det fremgår af tabellen, har en person af blodgruppe A, der har allellerne I + I A, mulighed for at have børn med forskellige grupper af en anden person også med blodgruppe A, men med alleler jeg A + I A.
Uforligelig blodtransfusion
Blodtransfusioner med ABO-inkompatibilitet forårsager normalt en akut hæmolytisk transfusionsreaktion, som opstår, fordi anti-a- eller anti-B-antistoffer angriber og ødelægger næsten de transfuserede røde blodlegemer umiddelbart. Denne transfusionsreaktion er en medicinsk nødsituation, som kan udvikle sig til formidlet intravaskulær koagulation (blodkoagulation i blodkarrene i hele kroppen), kredsløbsschud, akut nyresvigt og død.
Symptomerne på denne form for transfusionsreaktion begynder normalt selv under transfusion. Feber og kuldegysninger er de første symptomer. Lumbal smerte og brun urin kan også opstå.
Blodtransfusioner med Rh-inkompatibilitet er sædvanligvis mildere. Hemolyse (destruktion af røde blodlegemer) vises kun 3 til 30 dage senere og er normalt ikke så alvorlig som ABO-inkompatibilitet. Anæmi og feber er normalt de mest almindelige symptomer. Forhøjelse af indirekte bilirubinblod er et andet typisk tegn.
Behandlingen af den akutte hæmolytiske transfusionsreaktion udføres med øjeblikkelig afbrydelse af transfusion og massiv intravenøs saltindgivelse for at forhindre hæmolyserede røde blodlegemer i at hindre nyretubuli. Patienter, der udvikler hypotension eller respirationssvigt, bør overføres straks til en intensiv afdeling.

BREAST CANCER - BRCA1 og BRCA2 gener
BRCA1 og BRCA2 er gener, som vi alle har, hvis funktion er at forhindre indtrængen af tumorer ved at reparere beskadigede DNA-molekyler. BRCA1 og BRCA2 er således gener, der beskytter os mod kræftbegyndelsen. Når et af disse gener gennemgår en mutation, mister den sin beskyttelsesevne, hvilket gør os mere modtagelige for fremkomsten af ondartede tumorer, nemlig brystkræft, ovariecancer og prostatacancer. I denne artik

CELIAC-SYDOM - Gluten Enteropati
Cøliaki, også kendt som glutenfølsom enteropati, er en tyndtarmsygdom, der er kendetegnet ved glutenintolerans, et protein, der findes i flere fødevarer, såsom hvede, havre og byg. Hvad er gluten? Gluten er et protein til stede i flere kornarter, hovedsagelig hvede, havre, rug, malt, triticale, spelt, kamut eller byg. Det